Течение беременности и родов у пациенток с ожирением.
Макаров И.О., Боровкова Е.И., Байрамова М.Ю. Дата публикации на сайте: 2011-05-31 Доступна также в печатной версии журнала Резюме | Полный текст | Скачать в PDF
Резюме:
Проспективное когортное исследование течения беременности и родов у пациенток с ожирением проводилось в период с 2009 по 2011 год. В зависимости от степени ожирения все беременные были подразделены на три подгруппы. Первую подгруппу составили пациентки с 1 степенью ожирения (ИМТ 30-34,9, n=60), вторую – со 2 степенью ожирения (ИМТ 35-39,9, n=28), третью подгруппу - с ожирением 3 степени (ИМТ 40 и более, n=12). Всем пациенткам было проведено комплексное клинико-лабораторное обследование. Было выявлено, что вне зависимости от выраженности ожирения в III триместре у каждой второй пациентки развивается гестоз, у каждой 3-й – угроза преждевременных родов. При этом женщины с ожирением 3 степени имеют больший риск развития не только осложнений беременности, но и неблагоприятных перинатальных исходов. Данные результаты и результаты лабораторных исследований подтверждают, что ожирение является неблагоприятным фоном для развития беременности.
Ключевые слова: беременность, роды, ожирение, метаболический синдром
Московский Государственный Медицинский Университет им. И.М. Сеченова, Москва
Социальная значимость проблемы ожирения определяется угрозой инвалидности пациенток молодого возраста, снижением общей продолжительности жизни на 7–10 лет, увеличением смертности после 40 лет в два раза в связи с развитием тяжелых сопутствующих заболеваний, таких как сахарный диабет 2-го типа, артериальная гипертензия, ИБС, онкологические заболевания. Установлено, что увеличение массы тела на каждые 10 кг сопровождается повышением систолического давления на 3 мм рт. ст., диастолического – на 2 мм рт. ст. [2; 5]. По данным статистики, в мире частота ожирения среди беременных колеблется от 12 до 28 % и не имеет тенденции к снижению [1; 3; 4]. В связи с этим, целью нашего исследования явилось выявление особенностей течения беременности, родов и послеродового периода у женщин с ожирением.
Материалы и методы исследования
На базе родильного дома №27 (главный врач Швырева Е.А.) и родильного дома №11 (главный врач Овешникова Т.З.) было проведено проспективное когортное исследование, охватившее 100 наблюдений за период с 2009 по 2011 год. Критериями включения пациенток в работу были ИМТ≥30, одноплодная беременность, отсутствие сахарного диабета и хронической болезни почек. В зависимости от степени ожирения все беременные были подразделены на три подгруппы. Первую подгруппу составили пациентки с 1 степенью ожирения (ИМТ 30-34,9, n=60), вторую – со 2 степенью ожирения (ИМТ 35-39,9, n=28), третью подгруппу - с ожирением 3 степени (ИМТ 40 и более, n=12).
Всем пациенткам было проведено комплексное клинико-лабораторное обследование, включающее оценку липидного спектра крови (триглицериды, холестерин общий, ЛПВП, ЛПНП), гормонального фона (ТТГ, свободный Т4, лептин, плацентарный лактоген, альдостерон, инсулин), оценку работы почек (микроальбуминурия (МАУ), креатинин), оценку углеводного обмена и инсулинорезистентности (глюкоза крови, глюкозо-толерантный тест с 75 г глюкозы (ГТТ)).
Возраст беременных составил от 22 до 41 года (в среднем 30+/-4,4 лет). Особенности соматического статуса обследованных приведены в таблице 1.
Таблица 1. Характеристика экстрагенитальных заболеваний .
Примечание: * - р ≤0,05 – разница показателей достоверна
Заболевания | n=100 |
1 степень (n=60) | 2 степень (n=28) | 3 степень (n=12) |
абс. | % | абс. | % | абс. | % |
Заболевания сердечно-сосудистой системы:
- НЦД по гипотоническому типу
- НЦД по гипертоническому типу
- НЦД по смешанному типу
- Варикозная болезнь
- Артериальная гипертензия | 4
22
4
2
0 | 6,66*
36,66*
6,66*
3,33*
0,00* | 0
6
4
4
2 | 0
21,43*
14,28*
14,28*
7,14* | 0
4
0
4
4 | 0
33,33
0,00
33,33*
33,33* |
Заболевания органов ЖКТ:
- хронический гастрит
- язва желудка и 12 п.к.
- хронический холецистит | 6
2
6 | 10,00
3,33*
10,00* | 2
0
0 | 7,14*
0,00
0,00 | 2
0
4 | 16,66*
0,00
33,33* |
Заболевания органов дыхания:
- хронический бронхит
- хронический тонзиллит | 2
4 | 3,33*
6,66 | 2
2 | 7,14*
7,14 | 2
0 | 16,66*
0,00 |
Заболевания почек и мочевыводящих путей:
- хронический пиелонефрит
- хронический цистит
мочекаменная болезнь | 6
4
0 | 10,00
6,66
0,00 | 4
2
2 | 14,28
7,14
7,14* | 0,00
0,00
0,00 | 0,00
0,00
0,00
|
Было отмечено, что по мере прогрессирования степени ожирения артериальная гипертензия диагностировалась в 4 раза чаще, НЦД по гипертоническому типу в 1,5 раза чаще, варикозное расширение вен нижних конечностей в 3 раза чаще, хронический бронхит в 2 раза, а мочекаменная болезнь - в 7 раз чаще.
Менструальный цикл у большинства пациенток всех подгрупп был регулярный и нормопонирующий (51,66%, 92,85% и 75,00%). Дисфункция яичников диагностирована у 16,66%, 3,57% и 8,33% женщин соответственно. Данные о характере менструальной функции представлены в таблице 2.
Таблица 2. Характеристика менструальной функции.
Примечание: * - р ≤0,05 – разница показателей достоверна
Характер менструальной функции | n=100 |
1 степень (n=60) | 2 степень (n=28) | 3 степень (n=12) |
абс. | % | абс. | % | абс. | % |
Средний возраст менархе | 12,9±1,12 | 12,3±1,46 | 12,4±0,7 |
Особенности менструального цикла |
Нормопонирующий | 31 | 51,66* | 26 | 92,85* | 9 | 75,00* |
Антепонирующий | 6 | 10,00* | 0 | 0,00 | 0 | 0,00 |
Постпонирующий | 13 | 21,66* | 1 | 3,57* | 2 | 16,66* |
Нерегулярный менструальный цикл | 10 | 16,66* | 1 | 3,57* | 1 | 8,33* |
Средняя продолжительность менструального цикла | 33,7 | 29,71 | 32,83
|
С достоверно большей частотой нерегулярный и постпонирующий менструальный цикл в анамнезе отмечен у женщин с 1 степенью ожирения.
Данные о частоте и характере гинекологических заболеваний приведены в таблице 3.
Таблица 3. Характеристика гинекологических заболеваний.
Примечание: * -р ≤0,05 – разница показателей достоверна
Гинекологические заболевания | n=100 |
1 степень (n=60) | 2 степень (n=28) | 3 степень (n=12) |
абс. | % | абс. | % | абс. | % |
Хр.сальпингоофорит | 10 | 16,66 | 6 | 21,42 | 2 | 16,66 |
Эктопия шейки матки | 24 | 40,00 | 14 | 50,00 | 5 | 41,66 |
Миома матки | 8 | 13,33 | 2 | 7,14* | 2 | 16,66* |
Кандидозный кольпит | 9 | 15,00* | 5 | 17,85* | 6 | 50,00* |
Микоплазмоз, уреаплазмоз | 16 | 26,66* | 2 | 7,14* | 3 | 25,00* |
Первичное бесплодие | 0 | 0,00 | 1 | 3,75* | 0 | 0,00 |
Вторичное бесплодие | 0 | 0,00 | 0 | 0,00 | 2 | 16,66*
|
Наиболее распространенными гинекологическими заболеваниями среди всех обследованных подгрупп были эктопия шейки матки (40,00%, 50,00% и 41,66%) и кандидозный кольпит (15,00%, 17,85% и 50,00%). С достоверно большей частотой в подгруппе женщин с ожирением 3 степени диагностировались миома матки (16,66%) и вторичное бесплодие (16,66%).
В сформированной когорте, преобладали повторно-беременные повторнородящие (41,66%, 60,71% и 50,00%) (таблица 4).
Таблица 4. Распределение пациенток по паритету беременности и родов.
Примечание: * - р ≤0,05 – разница показателей достоверна
Паритет беременности | n=100 |
1-я степень (n=60) | 2-я степень (n=28) | 3-я степень (n=12) |
абс | % | абс | % | абс | % |
Первобеременные | 25 | 41,66* | 7 | 25,00* | 2 | 16,66* |
Повторнобеременные первородящие | 10 | 16,66* | 4 | 14,28* | 4 | 33,33* |
Повторнородящие | 25 | 41,66* | 17 | 60,71* | 6 | 50,00*
|
Предыдущая беременность закончилась медикаментозным абортом у каждой 6-й пациентки 1 подгруппы, у каждой 7-й – 2-й подгруппы и у каждой пятой в 3 подгруппе. Физиологические роды в анамнезе отмечены у 45,71% женщин с ожирением 1 степени, у 66,66% женщин с ожирением 2-й степени и у 20% пациенток с ожирением 3-й степени. У пациенток с ожирением 3-й степени в 4 раза рождались дети с массой более 4000 г (таблица 5).
Таблица 5. Исходы предыдущих беременностей.
Примечание: * - р ≤0,05 – разница показателей достоверна
Исход беременности | n = 66 |
1-я степень (n=35) | 2-я степень (n=21) | 3-я степень (n=10) |
абс | % | абс | % | абс | % |
Искусственный аборт | 6 | 17,14 | 3 | 14,28 | 2 | 20 |
Самопроизвольный выкидыш | 4 | 11,42 | 1 | 4,76 | 2 | 20* |
Роды физиологические | 16 | 45,71* | 14 | 66,66* | 2 | 20* |
Оперативное родоразрешение | 9 | 25,71 | 3 | 14,28 | 4 | 40 |
Крупный плода | 4 | 11,42* | 2 | 9,52* | 4 | 40*
|
Настоящая беременность протекала с различными осложнениями. В таблицах 6, 7 и 8 представлены особенности течения беременности у пациенток сформированных подгрупп.
Таблица 6. Особенности течения беременности у пациенток с ожирением 1-й степени.
I триместр | n=60 | II триместр | n=60 | III триместр | n=60 |
абс | % | абс | % | абс | % |
Ранний токсикоз | 19 | 31,66 | Гестоз | 7 | 11,66 | Гестоз | 21 | 35,00 |
Анемия | 4 | 6,66 | Анемия | 7 | 11,66 | Анемия | 9 | 15,00 |
Угроза СПВ | 15 | 25,00 | Угроза прерывания беременности | 13 | 21,66 | Угроза преждевр. родов | 19 | 31,66 |
ОРВИ | 2 | 3,33 | Нарушение МПК | 4 | 6.66 | Нарушение МПК | 7 | 11,66 |
Мочевая инфекция | 2 | 3,33 | Мочевая инфекция | 3 | 5,00 | Мочевая инфекция | 5 | 8,33 |
| 0 | | Маловодие | 1 | 1,66 | ЗРП | 4 | 6,66 |
| 0 | | Многоводие | 2 | 3,33 | Маловодие | 2 | 3,33 |
| | | Гестац.
пиелонефрит | 1 | 1,66 | Многоводие | 5 | 8,33 |
| | | | | | Гестац. пиелонефрит | 2 | 3,33 |
| | | | | | Гестац. СД | 1 | 1,66
|
Таблица 7. Особенности течения беременности у пациенток с ожирением 2-й степени.
I триместр | n=28 | II триместр | n=28 | III триместр | n=28 |
абс. | % | абс | % | абс | % |
Ранний токсикоз | 9 | 32,14 | Гестоз | 4 | 14,28 | Гестоз | 11 | 39,28 |
Анемия | 1 | 3,57 | Анемия | 4 | 14,28 | Анемия | 3 | 10,71 |
Угроза СПВ | 8 | 13,33 | Угроза прерывания беременности | 5 | 17,85 | Угроза преждевр. родов | 6 | 21,42 |
ОРВИ | 2 | 7,14 | Нарушение МПК | 2 | 7,14 | Нарушение МПК | 3 | 10,71 |
Мочевая инфекция | 1 | 3,57 | Мочевая инфекция | 1 | 3,57 | ЗРП | 4 | 14,28 |
| | | Многоводие | 1 | 3,57 | Мочевая инфекция | 2 | 7,14 |
| | | Гестац. пиелонефрит | 1 | 3,57 | Маловодие | 2 | 7,14 |
| | | | | | Многоводие | 2 | 7,14 |
| | | | | | Гестац. пиелонефрит | 1 | 3,57 |
| | | | | | Гестац. СД | 2 | 7,14
|
Таблица 8. Особенности течения беременности у пациенток с ожирением 3-й степени.
I триместр | n=12 | II триместр | n=12 | III триместр | n=12 |
абс. | % | абс | % | абс. | % |
Ранний токсикоз | 6 | 50 | Гестоз | 3 | 25 | Гестоз | 5 | 41,66 |
Анемия | 2 | 16,66 | Анемия | 2 | 16,66 | Анемия | 3 | 25 |
Угроза СПВ | 4 | 33,33 | Угроза прерывания беременности | 2 | 16,66 | Угроза преждевр. родов | 4 | 33,33 |
Мочевая инфекция | 2 | 16,66 | Нарушение МПК | 2 | 16,66 | Нарушение МПК | 3 | 25 |
| | | Мочевая инфекция | 1 | 8,33 | ЗРП | 3 | 25 |
| | | Маловодие | 1 | 8,33 | Мочевая инфекция | 3 | 25 |
| | | Многоводие | 2 | 16,66 | Многоводие | 2 | 16,66 |
| | | Гестац. пиелонефрит | 2 | 16,66 | Гестац. пиелонефрит | 1 | 8,33 |
| | | | | | Гестац. СД | 3 | 25
|
Анализ течения беременности у пациенток с ожирением выявил некоторые закономерности. В I триместре у женщин с ожирением 3 степени ранний токсикоз и угроза прерывания беременности диагностированы в 1,5 раза чаще, анемия в 4 раза чаще, бессимптомная бактериурия – в 5 раз чаще, чем у женщин с ожирением 1 и 2 степени (р ≤0,001). Во II триместре раннее начало гестоза отмечено у 25,00% беременных с ожирением 3 степени, против 11,66% и 14,28% при ожирении 1 и 2 степени, соответственно. Угроза прерывания беременности с равной частотой встречалась во второй и третьей подгруппах (17,85% и 16,66%), а в первой подгруппе диагностировалась в 21,66% случаев. Инфекции мочевыводящих путей не имели выраженных отличий по подгруппам (5,00%, 3,57% и 8,33%), а гестационный пиелонефрит достоверно чаще встречался у беременных с ожирением 3 степени (16,66%).
В III триместре гестоз был выявлен в 35,00%, 39,28% и 41,66% случаев соответственно подгруппам, примерно с одинаковой частотой было диагностировано нарушение маточно-плацентарного кровотока (11,66%, 10,71% и 25%). Частота задержки роста плода прогрессивно увеличивалась по мере увеличения степени ожирения с 6,66% в 1 подгруппе до 25,00% при ожирении 3 степени, частота инфекций мочевыводящих путей увеличивалась с 8,33% до 25,00%, гестационного сахарного диабета – с 1,66% до 25,00%. Угроза преждевременных родов выявлялась с равной частотой в подгруппе пациенток с 1 и 3 степенью ожирения (31,66%), а в подгруппе с ожирением 2 степени составляла 21,42%.
На диаграммах 1, 2 и 3 графически представлена динамика развития осложнений беременности у пациенток в зависимости от степени ожирения.
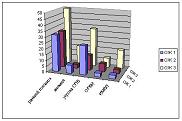 | Диаграмма 1. Осложнения I триместра беременности. |
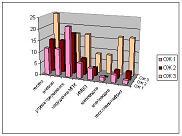 | Диаграмма 2. Осложнения II триместра беременности. |
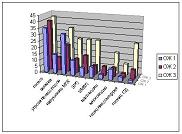 | Диаграмма 3. Осложнения III триместра беременности. |
По мере прогрессирования беременности и формирования выборочной совокупности был проведен ряд лабораторных тестов. Результаты оценки показателей липидного спектра крови, гормонального фона, работы почек и состояния углеводного обмена представлены в таблице 9.
Таблица 9. Результаты лабораторного обследования пациенток.
Примечание: * - р ≤0,05 – разница показателей достоверна
Исследуемый показатель (норма, единицы измерения) | Женщины с ожирением n=100 |
1-я степень (n=60) | 2-я степень (n=28) | 3-я степень (n=12) |
Альдостерон
(15-150 пг/мл) | 587,83+/-154 *
(от 344 до 1012) | 667,4+/-122
(от 479 до 1045) | 738,4+/-171 *
(от 310 до 1303) |
Лептин
(1,1-27,6 нг/мл) | 44,36 +/-20,3 *
(от 20,7 до 66,4) | 48,06+/-11,1
(от 31,2 до 53,5) | 54,14+/-8,5 *
(от 31,1 до 66,2) |
Плацентарный лактоген
(3,2-10,1 мг/л) | 5,024 +/-2,12 *
(от 3,23 до 7,02) | 4,062+/-1,91 *
(от 2,34 до 6,32) | 1,51+/-2,24 *
(от 0,91 до 3,31) |
МАУ
(0-30 мг/сут) | 28+/-6,2 *
(от 13,52 до 24,9) | 33,65+/-2,2
(от 33,1 до 38,14) | 34,11+/-3,1 *
(от 20,79 до 38,21) |
Креатинин (суточная моча)
(97-177 мкмоль/кг/сут) | 128,66+/-12,31 *
(от 107 до 143) | 108,65+/-25,14 * (от 95 до 136,3) | 106,97 +/-12,57* (от 49 до 136) |
Ренин
(0,20-1,9 нг/мл/ч) | 2,1+/-0,6
(от 0,26 до 6,1) | 2,62+/-0,4
(от 1,12 до 2,89) | 2,84+/-0,91
(от 1,3 до 9,1) |
Ангиотензин 1
(0,4-4,1нг/мл) | 2,04+/-1,41 *
(от 0,51 до 5,2) | 1,53+/-0,56*
(от 0,41 до 2,61) | 1,92+/-0,67*
(от 0,78 до 3,02) |
ТТГ
(0,5-5,5 мкгЕД/мл) | 2,12+/-0,4
(от 1,57 до 4,53) | 2,35+/-0,71
(от 1,89 до 5,5) | 2,78+/-0,3
(от 2,23 до 6,45) |
Свободный Т4
(10-26 пмоль/л) | 18,11+/-1,13
(от 16,45 до 19,12) | 15,14+/-4,55 (11,13 до 19,21) | 14,52+/-3,14
(от 10,11 до 17,82) |
Глюкоза
(3,3-5,5 ммоль/л) | 3,71+/-0,51 *
(от 2,76 до 5,2) | 4,96+/-0,42
(от 2,12 до 6,68) | 5,21+/-0,22 *
(от 3,45 до 8,94) |
ГТТ с 75 г глюкозы
Через 1 час
Через 2 часа | 5,25+/-1,12
6,64+/-0,91 | 5,89+/-0,76
6,81+/-1,02 | 5,91+/-0,12
7,04+/-0,31 |
Инсулин
(6-27 мкЕд/мл) | 19,81+/-2,67 *
(от 11,21 до 32,12) | 24,63+/-3,21
(от 14,56 до 34,31) | 28,54+/-1,62*
(от 13,97 до 40,44) |
ХС ЛПВП
(более 1 моль/л) | 1,02+/-0,9 *
(от 0,92 до 1,54) | 0,71+/0,12
(от 0,31 до 1,51) | 0,84+/-0,11 *
(от 0,47 до 1,26) |
ТГ
(менее 1,7 ммоль/л) | 2,11+/-0,12*
(от 1,04 до 3,12) | 2,30+/-0,44
(от 1,41 до 4,02) | 2,59+/-0,61 *
(от 1,03 до 6,45)
|
У всех пациенток с ожирением был диагностирован метаболический синдром (гипертринглицеридемия, снижение образования липопродеидов высокой плотности, микроальбуминурия, гиперинсулинемия). По мере прогрессирования ожирения отмечалось достоверное увеличение продукции альдостерона и лептина, снижение плацентарного лактогена. Кроме того, отмечалось снижение выделительной функции почек (снижение выделения креатинина и появление микроальбуминурии). В каждой подгруппе были выявлены пациентки с гестационным пиелонефритом. В 1 подгруппе – 1 случай, во 2-й подгруппе – 2 случая, в 3-й подгруппе – 3 случая. Диагноз гестационного диабета был поставлен на основании гипергликемии натощак и ГТТ с 75 г глюкозы и беременным был назначен инсулин. Кроме того, во второй и третьей подгруппах были выявлены по 2 пациентки с компенсированным гипотиреозом и им была назначена заместительная терапия левотироксином из расчета 2-3 мкг/кг.
Большинство беременных с ожирением были родоразрешены в срок (85%, 75% и 66,66%). Преждевременные и запоздалые роды достоверно чаще встречались в подгруппе женщин с ожирением 3 степени (таблица 10, диаграмма 4). Путем операции кесарево сечение были родоразрешены 20,00%, 25,00% и 33,33% женщин соответственно подгруппам.
Таблица 10. Исход настоящей беременности.
Примечание: * - р ≤0,05 – разница показателей достоверна
|
Ожирение 1 степени (n=60) | Ожирение 2 степени (n=28) | Ожирение 3 степени (n=12) |
абс | % | абс | % | абс | % |
Срочные роды | 51 | 85,00 | 21 | 75,00 | 8 | 66,66 |
Преждевременные роды | 6 | 10,00* | 5 | 17,85* | 3 | 25,00* |
Запоздалые роды | 3 | 5,00* | 2 | 7,14 | 1 | 8,33* |
Кесарево сечение | 12 | 20,00* | 7 | 25,00 | 4 | 33,33* |
Индукция родов | 5 | 8,33* | 3 | 10,71 | 2 | 16,66* |
Дородовое излитие вод | 9 | 15,00* | 5 | 17,85 | 4 | 33,33* |
Первичная слабость родовой деятельности | 2 | 3,33* | 2 | 7,14 | 1 | 8,33* |
Вторичная слабость родовой деятельности | 4 | 6,66* | 3 | 10,71 | 2 | 16,66* |
Дистоция плечиков | 0 | 0,00* | 1 | 3,57 | 1 | 8,33* |
Разрыв промежности 2 степени | 0 | 0,00 | 2 | 7,14* | 2 | 16,66* |
Рождение гипотрофичного плода | 3 | 5,00* | 3 | 10,71* | 2 | 16,66* |
Крупный плод | 6 | 10,00* | 4 | 14,28* | 3 | 25,00*
|
В подгруппе женщин с ожирением 3 степени была выявлена максимально высокая частота осложнений родов. Дородовое излитие околоплодных вод, первичная и вторичная слабость родовой деятельности диагностированы почти в 2,5 раза чаще, чем у женщин с ожирением 1 степени, а дистоция плечиков - в 8 раз чаще.
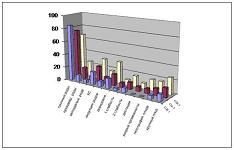 | Диаграмма 4. Исход настоящей беременности. |
Все новорожденные были живорожденными. В первой подгруппе масса новорожденных была от 2750 до 4265 г (3356+/-260 г), рост от 46 до 52 см (50+/-1 см), оценка по шкале Апгар от 7/8 до 8/9 баллов. Во второй подгруппе масса новорожденных составила от 2400 до 4600 г (3800+/-250 г), рост от 43 до 54 см (52+/-1,5 см), оценка по шкале Апгар от 6/7 до 8/9 баллов. В третьей подгруппе – масса новорожденных была от 2740 до 4830 г (3980+/-120 г), рост от 46 до 55 см (51+/-2 см), оценка по шкале Апгар от 6/7 до 8/9 баллов. Особенности перинатальных исходов представлены в таблице 11.
Таблица 11. Состояние новорожденных у пациенток с ожирением.
Примечание: * - р ≤0,05 – разница показателей достоверна
Перинатальные исходы | Женщины с ожирением n=100 |
1-я степень n=60 | 2-я степень n=28 | 3-я степень n=12 |
абс | % | абс | % | абс | % |
Хроническая внутриутробная гипоксия | 4 | 6,66* | 2 | 7,14* | 3 | 25* |
Аспирация околоплодными водами | 1 | 1,66* | 1 | 3,57 | 1 | 8,33* |
Ишемически-гипоксическое поражение ЦНС | 1 | 1,66* | 2 | 7,14* | 2 | 16,66* |
Морфофункциональная незрелость | 9 | 15* | 6 | 21,42 | 4 | 33,33* |
Переношенность | 2 | 3,33* | 2 | 7,14 | 1 | 8,33* |
Перевод во вспомогательные учреждения | 2 | 3,33* | 3 | 10,71* | 3 | 25* |
Конъюгационная желтуха | 7 | 11,66* | 4 | 14,28* | 3 | 25*
|
Анализ перинатальных исходов показал, что женщины с ожирением 3 степени имеют больший риск развития не только осложнений беременности, но и неблагоприятных перинатальных исходов. У пациенток с ожирением 3 степени по сравнению с женщинами первой подгруппы в 3,5 раза чаще диагностировалась хроническая внутриутробная гипоксия плода, в 6 раз чаще развивалась аспирация околоплодными водами, в 13 раз чаще было выявлено ишемически-гипоксическое поражение ЦНС плода, что послужило поводом для перевода новорожденных во вспомогательные учреждения.
Выводы
Проведенное нами исследование подтвердило, что ожирение является неблагоприятным фоном для развития беременности. Вне зависимости от выраженности ожирения, в III триместре у каждой второй пациентки развивается гестоз, у каждой 3-й – угроза преждевременных родов. Задержка роста плода, инфекции мочевыводящих путей и гестационный сахарный диабет развиваются в каждом 4-м случае при ожирении 3 степени. Осложнения родов, такие как дородовое излитие околоплодных вод, первичная и вторичная слабость родовой деятельности, в 2,5 раза чаще развиваются у пациенток с ожирением 3 степени, а риск дистоции плечиков у них возрастает в 8 раз.
Анализ перинатальных исходов показал, что женщины с ожирением 3 степени имеют больший риск развития не только осложнений беременности, но и неблагоприятных перинатальных исходов. У пациенток с ожирением 3 степени по сравнению с женщинами с 1 степенью ожирения в 3,5 раза чаще диагностировалась хроническая внутриутробная гипоксия плода, в 6 раз чаще развивалась аспирация околоплодными водами, в 13 раз чаще было выявлено ишемически-гипоксическое поражение ЦНС плода.
Лабораторное обследование выявило, что у всех женщин вне зависимости от степени ожирения, имеется метаболический синдром. Почечная заинтересованность прогрессивно возрастала по мере увеличения массы тела, а гестационный сахарный диабет выявлялся в каждом 4-м случае при ожирении 3 степени.
Список используемой литературы
1. Bellver J, Melo, MA, Bosch, E. Obesity and poor reproductive outcome: the potential role of the endometrium. Fertil Steril 2007; 88:446.
2. Calandra C, Abell DA, Beischer NA. Maternal obesity in pregnancy. Obstet Gynecol 1981; 57:8.
3. Chen A, Feresu SA, Fernandez C. Maternal obesity and the risk of infant death in the United States. Epidemiology 2009; 20:74.
4. Dashe JS, McIntire DD, Twickler DM. Effect of maternal obesity on the ultrasound detection of anomalous fetuses. Obstet Gynecol 2009; 113:1001.
5. Ehrenberg HM, Iams JD, Goldenberg RL Maternal Obesity, Uterine Activity, and the Risk of Spontaneous Preterm Birth. Obstet Gynecol 2009; 113:48.
Pregnancy and labor course in obese patients.
Makarov I.O., Borovkova E.I., Bairamova M.Yu.
A prospective, cohort study of the pregnancy and labor course in obese patients was carried out during the 2009 –2011 period. Depending on the extent of obesity, all pregnant females were divided into three subgroups. The first subgroup comprised patients with grade I obesity (BMI - 30-34.9, n = 60), second group included patients with grade 2 obesity (BMI - 35-39.9, n = 28), and the third group included patients with grade 3 obesity (BMI - 40 and over, n =12). All patients received complex clinical and laboratory examination. It was found that regardless of obesity grade, in the 3rd trimester every other patient develops gestosis, and every third patient develops threat of preterm labor. Females with grade 3 obesity are at a higher risk of development of not only complications of pregnancy, but also of unfavorable perinatal outcomes at that. These results and results of laboratory examinations confirm that obesity is the unfavorable background for pregnancy progression.
Key words: pregnancy, labor, obesity, metabolic syndrome. |
|