МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ (МРТ) ПРИ ПРОЛАПСЕ ТАЗОВЫХ ОРГАНОВ
Баринова М.Н., Солопова А.Е., Тупикина Н.В., Касян Г.Р., Пушкарь Д.Ю. Дата публикации на сайте: 2014-05-15 Доступна также в печатной версии журнала Резюме | Полный текст | Скачать в PDF
Резюме:
Цель работы состояла в улучшении качества диагностики пролапса тазовых органов (ПТО) методом статической и динамической МРТ. МРТ проводилась в рамках комплексного клинического и инструментального обследования при пролапсе тазовых органов. Был проведен анализ результатов 60 МРТ у женщин с пролапсом тазовых органов и 20 МРТ у женщин контрольной группы. Оценивалась степень ПТО и релаксации тазового дна в основной группе. Определяли наличие повреждений тазовой фасции, выявляли асимметрию лонно-копчиковых и лонно-прямокишечных мышц в обеих группах. По преобладающему типу ПТО пациентки основной группы разделились по количеству на цистоцеле – 21 (35%), цистоуретроцеле– 9 (15%), уретроцеле – 3 (5%), пролапс стенок и сводов влагалища – 6 (10%), пролапс шейки и тела матки – 6 (10%), энтероцеле – 3 (5%), ректоцеле – 12 (20%). Сочетание нескольких видов пролапса наблюдалось у 23 (38%) пациенток. Релаксация тазового дна I, II, III степени определялась у 15 (25%), 26 (43%), 19 (32%) пациенток основной группы соответственно. В контрольной группе не было выявлено признаков ПТО. У 18 (90%) пациенток контрольной группы релаксация тазового дна не определялась, у 2 (10%) пациенток выявили релаксацию тазового дна 1-й степени. У пациенток с ПТО чаще наблюдалась асимметрия лонно-копчиковых (р=0,036) и лонно-прямокишечных мышц (р=0,042). МРТ может повысить качество диагностики ПТО. Комплексный анализ статической и динамической МРТ позволяет выявить структурно-анатомические нарушения, характерные для ПТО. В частности, у женщин с ПТО чаще определяются дефекты тазовой фасции, асимметрия лонно-копчиковых и лонно-прямокишечных мышц. МРТ является информативным методом диагностики, позволяющим выявить нарушения анатомических структур тазового дна у пациенток с ПТО. Возможности метода в данной области требуют дальнейшего изучения. МРТ можно рекомендовать хирургам, урологам и гинекологам как дополнительный метод диагностики для планирования операции в зависимости от конкретных дефектов у данной пациентки, что сможет снизить частоту послеоперационных осложнений и уменьшить риск рецидива операции.
MAGNETIC RESONANCE IMAGING (MRI) FOR PELVIC ORGAN PROLAPSE
Barinova M.N.1 , Solopova A.E.1 , Tupikina N.V.2 , Kasyan G.R.2 , Pushkar D.Ju.2 , Ternovoj S.K.1
1 The State Education Institution of Higher Professional Training The First Sechenov Moscow State Medical University under Ministry of Health of the Russian Federation
2 Moscow State University of Medicine and Dentistry
Abstract: the purpose of our study was to improve th e quality of pelvic organ prolapse (POP) diagnostic using static and dynamic MRI. We com pared 60 MRI in woman with POP and 20 controls according to the grade of prolapses and pelvic floor relaxation, asymmetry of pubococcygeal and puborectalis muscle. According to the prevalent component of the prolapsus, the patien ts divided: сystocele – 21 (35%), сystourethrocele – 9 (15%), urethrocele – 3 (5%), vaginal prolapsed – 6 (10%), uterine prolapse – 6 (10%), enterocele – 3 (5%), rectocele – 12 (20%). Measurements of the supporting structures were significant (p<.05) in the identification of pelvic floor laxity. The combined static and dynamic MRI can provide useful information according certain structural abnormalities with specific disfunction, and could be necessary for surgeons as a complement method in planning operation technique.
Key words: pelvic organ prolapse, pelvic floor relaxation, magnetic resonance imaging, dynamic MRI.
Ключевые слова: пролапс тазовых органов, релаксация тазового дна, магнитнорезонансная томография, динамическая МРТ.
Актуальность
Пролапс тазовых органов (ПТО) является одним из наиболее частых заболеваний, встречающихся преимущественно у женщин в менопаузе и требующих хирургического вмешательства. Более чем у 30% женщин старше 40 лет определяются клинические проявления ПТО, такие, как нарушение мочеиспускания, дефекации и сексуальная дисфункция [1,2,3]. Причинами опущения стенок влагалища, матки, мочевого пузыря, уретры и прямой кишки является ослабление или повреждение соединительнотканных и мышечных структур тазового дна, которые в норме служат поддерживающим каркасом для тазовых органов.
Нарушение поддерживающих структур таза чаще возникает при наличии таких факторов риска, как гипоэстрогения, ожирение, крупный плод при беременности, акушерский травматизм [4,5,6,7].
Проблема комплексной диагностики и выбора оптимальной тактики лечения больных с ПТО находится в центре внимания врачей различных специальностей – гинекологов, проктологов, урологов. В настоящее время не разработано стандартного алгоритма диагностических исследований при дисфункции тазового дна.
Для диагностики ПТО преимущественно используются данные клинического исследования, рентгенологические методы исследования (цистоуретрография, дефекография) и ультразвуковой метод.
МРТ находит все более широкое применение при исследованиях малого таза у женщин, однако в настоящее время роль данного метода в диагностике дисфункции тазового дна недостаточно ясна.
Динамическая МРТ малого таза все чаще применяется с научной и практической целью в урогинекологии, главным образом, для дополнения и уточнения данных клинического обследования у пациенток с пролапсом тазовых органов. Главная цель обследования данной категории пациенток заключается в правильном подборе кандидатов для хирургического лечения и в выборе подходящей методики для снижения числа рецидивов заболевания, что возможно благодаря точным и объективным измерениям пролапса и, одновременно, топографической оценке структур малого таза в покое и при натуживании.
МРТ показано пациенткам с комбинированными формами пролапса, а также с рецидивными формами заболевания [8,9,10], так как метод может выявить более выраженный пролапс тазовых органов по сравнению с данными физикального осмотра и со схожей частотой выявления в сравнении с другими современными рентгенологическими и ультразвуковыми методиками. Благодаря лучшей визуализации мягких тканей по данным МРТ возможно регистрировать движение тазовых органов и производить измерения их положения относительно неподвижных ориентиров, а также их смещения, тем самым осуществляя количественную оценку структурных взаимосвязей.
Преимуществами МРТ являются возможность неинвазивной диагностики, отсутствие ионизирующего излучения, хорошее качество изображения мягких тканей тазового дна, возможность получения изображений в любой плоскости, высокая разрешающая способность, хорошая тканевая контрастность, относительная быстрота проведения исследования.
Несмотря на широкие горизонты применения МРТ в диагностике и на этапе выбора тактики лечения пациенток с тазовым пролапсом, данный метод имеет свои ограничения. Наиболее важным является то, что до сих пор не разработано стандартов выполнения данного исследования. Протокол визуализации варьирует в соответствии с положением пациентки в МР-системе, наполненностью мочевого пузыря и кишечника, четкостью визуализации тазовых органов, действиями пациентки при натуживании, сжатии, опорожнении, а также зависит от плоскости разметки последовательностей МРТ.
Целью настоящего исследования являлось улучшение качества диагностики ПТО методом статической и динамической МРТ.
Материалы и методы
Было отобрано 60 пациенток основной группы c пролапсом тазовых органов (группа 1) и 20 пациентов контрольной группы (группа 2), у которых МРТ выполнялась по урологическим и гинекологическим показаниям. Исследование было одобрено комитетом по этике. Пациентки основной группы имели клинические симптомы ПТО на момент исследования.
Критерии включения: наличие письменного информированного согласия пациента на участие в исследовании, возраст старше 18 лет, женский пол, наличие клинических симптомов пролапса тазовых органов на момент исследования.
Критерии невключения: возраст менее 18 лет, беременность, абсолютные (наличие у пациентки водителя сердечного ритма, кохлеарных имплантантов, искусственных сердечных клапанов, ферромагнитных хирургических клипс и других хирургических материалов, а также инородных тел, первый триместр беременности) и относительные (татуировки с использованием ферромагнитных компонентов, клаустрофобия) противопоказания к МРТ, относительные противопоказания к динамической МРТ (невозможность задержать дыхание в течение 15 секунд, неспособность сильно потужиться во время исследования, жалобы на болевые ощущения при натуживании).
Критерии исключения: отказ от участия в исследовании на любом этапе, беременность, появление противопоказаний к МРТ.
Средний возраст пациенток основной группы составил 55,2±11,3 года (от 35 до 87 лет), индекс массы тела – 26,7±3,6, количество родов – 2,3±0,8, средняя продолжительность заболевания составила 5,6±1,5 года. Средний возраст пациентов контрольной группы составил 47,3±12,2 года (от 26 до 76 лет), индекс массы тела – 25,2±4,3, количество родов – 1,5±0,8.
МРТ проводили в отделении лучевой диагностики городской клинической больницы №50 Департамента здравоохранения города Москвы на высокопольной магнитно-резонансной системе Toshiba Vantage Atlas напряженностью магнитного поля 1,5T с использованием поверхностной приемо-передающей катушки для таза.
Всем пациенткам проводили статическую МРТ органов малого таза в трех взаимоперпендикулярных проекциях с применением Т1- и Т2-взвешенных изображений (Т1-ВИ, Т2-ВИ) и динамическую МРТ с пробой Вальсальвы в сагиттальной плоскости. Для повышения качества визуализации использовалось эндовагинальное и эндоректальное контрастирование ультразвуковым гелем. Для исследования пациенток с ПТО был предложен протокол статической и динамической МРТ (см. табл. 1).
Таблица 1. Протокол статической и динамической МРТ тазового дна.
| Статическая МРТ тазового дна |
|---|
| Последовательность импульсов | Плоскость сканирования | Толщина среза, мм | TR | TE | FOV | MTX | Время | Шаг сканирования, мм |
|---|
| Т2 FSE | sagittal | 3 | 4232 | 90 | 30,5 | 256×352 | 2,54 | 0,3 | | Т2 FSE | axial | 1 | 4435 | 75 | 30,5 | 256×352 | 5,34 | 0,1 | | Т 2 FSE | coronal | 3 | 4800 | 100 | 35,2 | 320×384 | 4,20 | 0,3 | | Т2 FSEFsat | coronal | 3 | 4993 | 100 | 30,5 | 256×384 | 4,34 | 0,3 | | Т1 FSE | axial | 3 | 200 | 4,5 | 30,5 | 256×352 | 2,15 | 0,3 | | T2W FSE | axial | 3,5 | 3000 | 90 | 33,0 | 192×320 | 0,15 | 0,6 | | Динамическая МРТ тазового дна с пробой Вальсальвы |
|---|
| Т2W FSE | sagittal | 5 | 2500 | 104 | 30,0 | 256 | 0,18 | 0 | | T2W FSE | axial | 3,5 | 3000 | 90 | 33,0 | 192×320 | 0,15 | 0,6 |
Для уменьшения перистальтики кишечника проводили подготовку к исследованию: пациентки два дня соблюдали бесшлаковую диету, опорожняли кишечник естественным путем за 4-6 ч до процедуры, в части случаев применялись антиперистальтические препараты (глюкагон, гиосцина бутилбромид, дротаверин). За 2 ч перед МРТ рекомендовали опорожнить мочевой пузырь и затем выпить 0,5 литра воды.
Для исследования чаще всего использовалась поверхностная приемнопередающая (array) катушка для таза или катушка для всего тела (bodycoil), которые имеют идентичные возможности в диагностике тазовой патологии. Фазочувствительные катушки (phase-array) повышают разрешающую способность, однако увеличивают время проведения исследования. Эндокавитальные катушки (вагинальная и ректальная) имеют очень высокую разрешающую способность, но не входят в стандартную комплектацию МР-системы.
Проводили МРТ в трех взаимоперпендикулярных проекциях с применением Т1- и Т2-взвешенных изображений и дМРТ с пробой Вальсальвы в сагиттальной и аксиальной плоскостях. Для повышения качества визуализации использовали эндовагинальное и эндоректальное контрастирование ультразвуковым гелем, что обеспечивает лучшее качество изображений за счет контрастного светлого фона по отношению к темной стенке влагалища и прямой кишки.
Предложенное нами внутривлагалищное контрастирующее вещество (стерильный ультразвуковой гель – заявка на изобретение №2013151150 от 19.11.2013 г.) имеет ряд преимуществ перед другими контрастными средствами:
– простота применения, отсутствие временных затрат на приготовление раствора;
– отсутствие необходимости в наличии специальных приборов для оценки вязкости раствора;
– гипоаллергенность;
– улучшение качества визуализации за счет контрастного светлого фона по отношению к темной стенке влагалища;
– относительно низкая стоимость;
– стерильность.
Для уменьшения перистальтики кишечника проводили подготовку к исследованию. Перед исследованием проводился инструктаж в отношении правильного выполнения пробы с натуживанием передней брюшной стенки и тазового дна. Пациентка располагалась в катушке для исследования малого таза на спине в положении с согнутыми ногами. Во влагалище и в прямую кишку исследуемой вводили по 60-120 мл ультразвукового геля средней вязкости. Для разметки области исследования использовали локалайзер: Localizer SSFSE 3-plane 8 mm, шаг сканирования – 5,0 мм.
Далее выполняли статическое МРТ. На серии снимков в сагиттальной плоскости выделяли срез с наилучшей визуализацией мочеиспускательного канала, который является основным ориентиром для определения расположения уретры при динамическом исследовании.
Пациентку просили максимально потужиться в течение 10 сек. и одновременно выполняли динамическое МРТ – ряд последовательных изображений с интервалом 2 сек. на указанном срезе в сагиттальной плоскости. Затем планировали серию аксиальных изображений с наклоном плоскости сканирования перпендикулярно оси проксимальной уретры с толщиной среза 3,5 мм при натуживании в течение 15 сек.
Результаты и их обсуждение
У пациенток определяли наличие ПТО и релаксации тазового дна, изучали состояние поддерживающих структур малого таза и изменение формы влагалища, выявляли асимметрию лоннопрямокишечных и лоннокопчиковых мышц.
Степень ПТО и релаксации тазового дна на дМРТ определяли по классификации НМО (см. рис. 1).
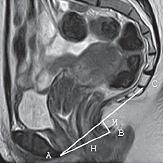 | Рисунок 1: МР-томограмма, Т2-ВИ, сагиттальная плоскость.
Пациентка Х., 28 лет без стрессового недержания мочи. Признаков пролапса тазовых органов, релаксации тазового дна не выявлено, уретра на всем протяжении расположена выше нижнего края лобкового симфиза. А – нижний край лобкового симфиза, В – задний край лобково-прямокишечной мышцы, С – сочленение 1-го и 2-го копчиковых позвонков, АС – лобково-копчиковая линия, Н – горизонтальная линия. М-линия – перпендикуляр, опущенный из точки В на лобково-копчиковую линию. |
На Т2-взвешенных МР-изображениях, выполненных в сагиттальной плоскости, находили три точки, между которыми проводили линии, относительно которых определяли степень ПТО и релаксации тазового дна (см. табл. 2, 3).
Таблица 2. НМО-стадирование пролапса тазовых органов.
| Степень пролапса тазовых органов | Расположение тазовых органов по отношению к Н-линии |
|---|
| 0 (норма, пролапса нет) | Выше Н-линии | | 1-я (легкая) | На 0-2 см ниже Н-линии | | 2-я (средняя) | На 2-4 см ниже Н-линии | | 3-я (тяжелая) | На =/> 4 см ниже Н-линии |
Таблица 3. НМО-стадирование релаксации тазового дна.
| Степень | Н, см | М, см |
|---|
| 0 (норма) | <6 | 0-2 | | 1-я (легкая) | 6-8 | 2-4 | | 2-я (средняя) | 8-10 | 4-6 | | 3-я (тяжелая) | >/=10 | >/=6 |
Увеличение Н-линии более 6 см является признаком расширения промежутка между мышцами, поднимающими задний проход, в переднезаднем направлении. М-линия характеризует степень релаксации мышц тазового дна и определяется как кратчайшее расстояние между лобковокопчиковой линией и точкой В, в случае увеличения М-линии более 2 см определяется релаксация тазового дна. ПТО диагностируется при расположении органов малого таза ниже Н-линии.
У 37 (62%) пациенток основной группы был выявлен пролапс одного отдела. Сочетание нескольких видов пролапса наблюдалось у 23 (38%) пациенток, из них у 5 (8%) пациенток определялся тотальный пролапс – грыжа промежности. Релаксация тазового дна I, II, III степени определялась у 15 (25%), 26 (43%), 19 (32%) пациенток основной группы соответственно. У 18 (90%) пациенток контрольной группы релаксация тазового дна не определялась, у 2 (10%) пациенток выявили релаксацию тазового дна 1-й степени.
Пролапс переднего отдела включает в себя цистоцеле, уретроцеле, цистоуретроцеле и может сопровождаться гипермобильностью уретры, расширением шейки мочевого пузыря при натуживании.
Цистоцеле – это пролапс мочевого пузыря, чаще всего – шейки или основания. Женщины с цистоцеле предъявляют жалобы на недержание мочи и обращаются к урологу, который ставит диагноз при физикальном исследовании и назначает дообследование (уродинамические исследования, УЗИ, МРТ). В большинстве случаев, за счет опущения задней стенки при натуживании, такой мочевой пузырь принимает форму песочных часов, уретра имеет горизонтальный ход и расположена ниже Н-линии. Сочетание пролапса мочевого пузыря и уретры называется цистоуретроцеле (см. рис. 2). Изменение положения уретры при динамической МРТ более чем на 30є от положения в статике принято считать гипермобильностью. Это состояние часто возникает при выраженном цистоцеле. Гипермобильность уретры связывают с повреждением пубоуретральных связок, в результате которого положение уретры при натуживании становится горизонтальным.
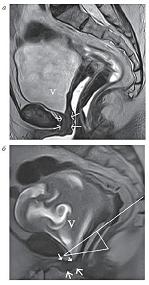 | Рисунок 2: МР-томограммы, Т2-ВИ, сагиттальная плоскость:
а – статическая МРТ. Пациентка П., 72 г. с сочетанием пролапса тазовых органов и стрессового недержания мочи после надвлагалищной ампутации матки. V-мочевой пузырь. Уретра обозначена стрелками и расположена выше края лобкового симфиза;
б – динамическая МРТ у той же пациентки. Цистоуретроцеле, пролапс передней и задней стенок влагалища, ректоцеле, релаксация тазового дна, гипермобильность уретры. Уретра обозначена стрелками и расположена ниже края лобкового симфиза. |
Изолированно уретроцеле встречается реже, чем цисто и цистоуретроцеле. Данное состояние нередко сочетается со стрессовым недержанием мочи (СНМ). У большинства женщин с СНМ нижняя треть уретры располагается ниже лобкового симфиза, что может быть следствием повреждения связок уретры и паравагинальной фасции. При статическом исследовании в положении лежа на спине у таких пациенток более 40% длины уретры расположено ниже лобкового симфиза. При более выраженных изменениях поддерживающих структур уретры возникает уретроцеле (см. рис. 3).
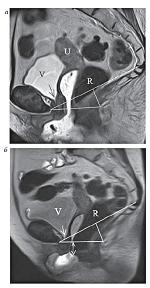 | Рисунок 3: МР-томограммы, Т2-ВИ, сагиттальная плоскость:
а – статическая МРТ. Пациентка В., 58 лет с пролапсом тазовых органов. V-мочевой пузырь, R-прямая кишка. Стрелкой обозначено расширение шейки мочевого пузыря;
б – динамическая МРТ у той же пациентки. Уретроцеле, пролапс передней и задней стенок влагалища, ректоцеле (двусторонняя стрелка), релаксация тазового дна, гипермобильность уретры. Стрелкой обозначено расширение шейки мочевого пузыря при исследовании с пробой Вальсальвы. |
При анализе данных пациентки основной группы разделились на цистоцеле – 21 (35%), цистоуретроцеле– 9 (15%), уретроцеле – 3 (5%). В контрольной группе признаков ПТО выявлено не было. Всего пролапс переднего отдела в основной группе составил 33 (55%), что может быть связано с тем, что в исследование были включены пациенты из урологической клиники с сочетанием ПТО и СНМ.
Расширение шейки мочевого пузыря при динамической МРТ является признаком недостаточности проксимального сфинктера уретры. Статистически достоверных различий по частоте встречаемости данных изменений в основной и контрольной группах найдено не было. Вероятно, это обусловлено тем, что у женщин с СНМ и без ПТО также встречается расширение шейки мочевого пузыря при натуживании.
Пролапс среднего отдела может быть представлен опущением стенок и сводов влагалища, опущением матки и шейки матки. Ряд авторов относит к пролапсу среднего отдела и энтероцеле. При выраженном пролапсе во время физикального исследования выявляется грыжевой мешок, представленный стенками влагалища, который может содержать шейку матки, матку, мочевой пузырь, петли тонкого кишечника, жировую клетчатку, прямую и сигмовидную кишку, что делает постановку диагноза на основе данных клинического исследования сложной.
В результате слабости маточнокрестцовых связок шейка матки смещается кпереди, тело матки принимает положение retroversio и матка начинает опускаться, вплоть до полного выпадения, сопровождающимся выворотом влагалища. Пролапс тела матки 4-й степени часто манифестирует обструкцией мочеточников.
По полученным данным, пролапс передней и задней стенок и сводов влагалища наблюдался у 6 (10%) женщин основной группы (см. рис. 4, рис. 5), из них 3 (5%) человека перенесли надвлагалищную ампутацию матки. Пролапс шейки и тела матки определялся у 6 (10%) пациенток.
 | Рисунок 4: МР-томограммы, Т2-ВИ, сагиттальная плоскость.
Динамическая МРТ. Пациентка С., 54 года с сочетанием тотального ПТО и СНМ. Цистоуретроцеле, пролапс передней и задней стенок влагалища, ректоцеле, релаксация тазового дна, гипермобильность уретры, миома матки. |
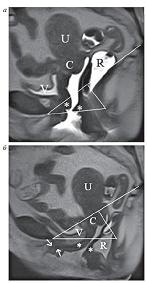 | Рисунок 5: МР-томограммы, Т2-ВИ, сагиттальная плоскость.
а – динамическая МРТ в покое. Пациентка З., 55 лет с пролапсом тазовых органов. V-мочевой пузырь, U-матка, С-шейка матки, R-прямая кишка. Звездочками обозначены нижние отделы стенок влагалища;
б – динамическая МРТ у той же пациентки. Цистоуретроцеле, пролапс передней и задней стенок влагалища, ректоцеле, релаксация тазового дна, гипермобильность уретры (стрелки). |
Учитывая мультикомпонентность пролапса среднего отдела, данные МРТ очень важны для понимания состава грыжевого выпячивания и планирования объема операции.
При повреждениях прямокишечновлагалищной перегородки возникает пролапс заднего отдела, который может быть представлен энтероцеле, сигмоидоцеле, ректоцеле. Данный вид ПТО наиболее сложно диагностировать клинически, особенно, если вовлечены различные органы. Динамическая МРТ служит идеальным диагностическим инструментом, позволяющим не только определить тип пролапса, но и определить его выраженность.
Энтероцеле могут быть простыми либо комплексным (сочетающимися с пролапсом передней и задней стенок влагалища). В зависимости от типа показан различный объем хирургического лечения. МРТ более чувствительно в выявлении энтероцеле, чем цистоколопроктография, и позволяет определить содержимое грыжевого мешка. При анализе результатов исследования энтероцеле встречалось у 3 (5%) пациенток основной группы (см. рис. 6).
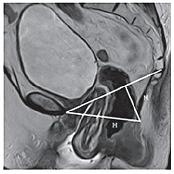 | Рисунок 6: МР-томограммы, Т2-ВИ, сагиттальная плоскость.
Статическая МРТ. Пациентка Н., 76 лет с сочетанием пролапса тазовых органов и стрессового недержания мочи после надвлагалищной ампутации матки. По данным физикального исследования, предполагали пролапс стенок влагалища и ректоцеле. При МРТ определяется энтероцеле, пролапс передней и задней стенок влагалища, ректоцеле, релаксация тазового дна. Уретра расположена ниже края лобкового симфиза на Ѕ длины. |
Ректоцеле возникает при повреждениях преректальной и параректальной фасции, ректовагинальной перегородки, анальных сфинктеров и проявляются выпячиванием прямой кишки в промежность либо через заднюю стенку влагалища (см. рис. 7, рис. 8). Небольшие ректоцеле могут быть пропущены при клиническом исследовании, так как бывают асимптоматичными, но выявляются при проведении дМРТ- и МР-дефекографии.
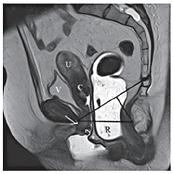 | Рисунок 7: МР-томограммы, Т2-ВИ, сагиттальная плоскость.
Статическая МРТ. Пациентка К., 66 лет с сочетанием пролапса тазовых органов и стрессового недержания мочи. При МРТ определяется пролапс передней и задней стенок влагалища (звездочки), ректоцеле, релаксация тазового дна. Уретра расположена ниже края лобкового симфиза на Ѕ длины. |
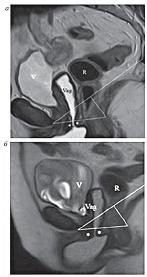 | Рисунок 8: МР-томограммы, Т2-ВИ, сагиттальная плоскость.
а – статическая МРТ. Пациентка О., 63 года с пролапсом тазовых органов после надвлагалищной ампутации матки. V-мочевой пузырь, R-прямая кишка, Vag-влагалище. Стрелкой обозначен пролапс передней и задней стенок влагалища;
б – динамическая МРТ у той же пациентки. Пролапс передней и задней стенок влагалища, ректоцеле, релаксация тазового дна. |
У 12 (20%) пациенток основной группы было выявлено ректоцеле. У 5 (8%) пациенток определялся тотальный пролапс – грыжа промежности (см. рис. 9, рис. 10).
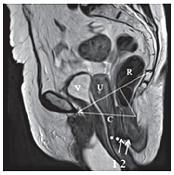 | Рисунок 9: МР-томограммы, Т2-ВИ, сагиттальная плоскость.
Статическая МРТ. Пациентка Н., 57 лет с тотальным пролапсом тазовых органов. V-мочевой пузырь, U-матка, С-шейка матки, R-прямая кишка. У пациентки пролапс и элонгация шейки матки, пролапс передней и задней (звездочки) стенок влагалища, энтероцеле (1), ректоцеле (2), релаксация тазового дна. |
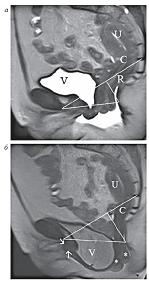 | Рисунок 10: МР-томограммы, Т2-ВИ, сагиттальная плоскость.
а – статическая МРТ. Пациентка Д., 53 года с пролапсом тазовых органов. V-мочевой пузырь, R-прямая кишка, U-матка, С-элонгированная шейка матки. Звездочками обозначен пролапс передней и задней стенок влагалища;
б – динамическая МРТ у той же пациентки. Цистоцеле, пролапс передней и задней стенок влагалища, ректоцеле, релаксация тазового дна. |
Дифференциальная диагностика ПТО и патологических объемных образований имеет важное значение для планирования хирургического лечения. МРТ позволяет выявить объемные образования яичников, тела и шейки матки, аденомиоз, парауретральные и эндометриоидные кисты, дивертикулы уретры, кисты Гартнерова протока, опухоли прямой кишки (см. рис. 11, рис. 12).
 | Рисунок 11: МР-томограммы, Т2-ВИ, сагиттальная плоскость.
а – сагиттальная плоскость. Пациентка К., 39 лет с ректоцеле и подозрением на цистоцеле. V-мочевой пузырь, R-прямая кишка. Стрелками обозначено кистозное объемное образование, деформирующее переднюю стенку влагалища, пальпируемое при физикальном исследовании. Звездочками отмечена уретра;
б – аксиальная плоскость. Видна многокамерная структура данного объемного образования.
|
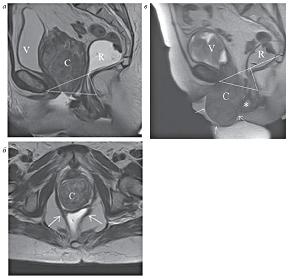 | Рисунок 12: МР-томограммы, Т2-ВИ:
а – статическая МРТ, сагиттальная плоскость. Пациентка С., 76 лет с изъязвленной грыжей промежности после надвлагалищной экстирпации матки. V-мочевой пузырь, R-прямая кишка. Определяется опухоль (С), пролабирующая в промежность, перинеоцеле;
б – статическая МРТ, аксиальная плоскость, стрелками обозначены асимметричные лобково-копчиковые мышцы;
в – динамическая МРТ. Определяется пролапс опухоли (стрелки), пролапс передней и задней стенок влагалища, перинеоцеле (звездочка), ректоцеле, релаксация тазового дна. |
Основываясь на результатах проведенного исследования, в случае осложненного онкологического анамнеза, неясной клинической картины при физикальном исследовании, мультикомпонентного и тотального пролапса рекомендуется применять дополнительные методы исследования, в частности, статическую и динамическую МРТ.
Состояние поддерживающих структур тазового дна, в т.ч. парауретральных, периуретральных, пубоуретральных связок уретры, оценивалось на аксиальных и сагиттальных Т2-ВИ-изображениях (см. рис. 12). В норме данные связки гипоинтенсивны, имеют непрерывный ход, их толщина и направление не изменены, МР-сигнал не повышен. Извитые связки, не прослеживающиеся на всем протяжении, считали поврежденными.
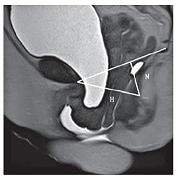
Сокращение сфинктера уретры и мышцы, поднимающей задний проход, повышает давление закрытия уретры. В современной литературе мышцу, поднимающую задний проход, разделяют на четыре пучка: лоннокопчиковую, подвздошно-копчиковую, седалищнокопчиковую, лоннопрямокишечную мышцы. Лонно-копчиковые мышцы визуализируются на аксиальных Т2-ВИ-изображениях (см. рис. 13). По полученным данным, асимметрия лоннокопчиковых мышц (см. рис. 14) и лоннопря-мокишечных мышц чаще определялась у женщин в основной группе, (р=0,036) и (р=0,042) соответственно.
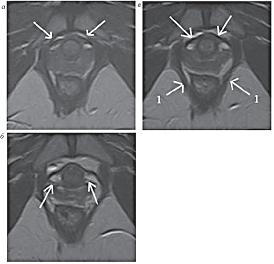 | Рисунок 13: МР-томограммы, Т2-ВИ, аксиальная плоскость.
Пациентка П., 35 лет без стрессового недержания мочи. Стрелками отмечены не измененные связки уретры: пубоуретральные связки (а), парауретральные связки (б), периуретральные связки (в). Лобково-копчиковые мышцы симметричны (1), равномерной толщины. |
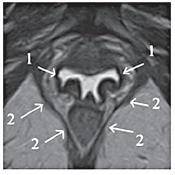 | Рисунок 14: МР-томограмма, Т2-ВИ.
Аксиальная плоскость. Пациентка М., 56 лет, стрессовое недержание мочи. Изменение и асимметрия формы влагалища (1), асимметрия и неравномерная толщина лонно-копчиковых мышц (2). |
Таким образом, по результатам данного исследования был предложен алгоритм для описания МРТ у пациенток с ПТО.
Выраженность пролапса с указанием степени по классификации НМО:
а) передний отдел (цистоцеле, уретроцеле, цистоуретроцеле);
б) средний отдел (пролапс стенок и сводов влагалища, пролапс матки и шейки матки);
в) задний отдел (энтероцеле, ректоцеле).
Степень релаксации тазового дна.
Дефекты тазовой фасции (I, II, III уровни фасциальной поддержки).
Наличие асимметрии и повреждений лоннокопчиковой, лоннопрямокишечной мышц.
Наличие дефектов анального сфинктера.
Заключение
МРТ может повысить качество диагностики ПТО. Комплексный анализ статической и динамической МРТ позволяет выявить структурно-анатомические нарушения, характерные для ПТО. В частности, у женщин с ПТО чаще определяются дефекты тазовой фасции, асимметрия лоннокопчиковых и лоннопрямокишечных мышц.
МРТ является информативным методом диагностики, позволяющим выявить нарушения анатомических структур тазового дна у пациенток с ПТО. Возможности метода в данной области требуют дальнейшего изучения.
МРТ может оказать существенную пользу хирургам, урологам и гинекологам при планировании операции в зависимости от конкретных дефектов у данной пациентки, что сможет снизить частоту послеоперационных осложнений и уменьшить риск рецидива операции. Новый подход к изучению механизмов развития ПТО на основании анатомотопографических особенностей поддерживающих структур таза у отдельно взятой женщины может послужить началом для разработки новых патогенетически обоснованных методик лечения данной нозологии и для понимания механизмов действия уже существующих хирургических техник.
Исследование выполнено при поддержке гранта Президента РФ МК-1921.2013.7 по теме: «Разработка концепции оперативного лечения недержания мочи у женщин с использованием синтетических материалов и определение факторов прогноза успешного результата».
Литература:
1. Boyadzhyan L., Raman S.S., Raz S. Role of static and dynamic MR Imaging in surgical pelvic floor dysfunction. Radiographics. 2008; (28): 949-967.
2. De Lancey J.O. The hidden epidemic of pelvic floor dysfunction: achievable goals for improved prevention and treatment. Am. J. Obstet. Gynecol. 2005; 192 (5): 1488-1495.
3. Deval B., Haab F. What’s new in prolapse surgery? Curr. Opin. Urol. 2003; 13:315-323.
4. El Sayed R., Fielding J., El Mashed S., Morsy M., El Azim M. Preoperative and postoperative magnetic resonance imaging of female pelvic floor dysfunction: correlation with clinical findings. J. Women’s Imaging. 2005; 7: 163-80.
5. El Sayed R.F., El Mashed S., Farag A., Morsy M.M., Abdel Azim M.S. Pelvic floor dysfunction: assessment with combined analysis of static and dynamic MR imaging findings. Radiology. 2008; 248: 518-30.
6. Lakeman M.E., Zijta F.M., Peringa J., Nederveen A.J., Stoker J., Roovers J.P.W.R. Dynamic magnetic resonance imaging to quantify pelvic organ prolapse: reliability of assessment and correlation with clinical findings and pelvic floor symptoms. Int. Urogynecol. J. 2012; 23 (11):1547-1554.
7. Macura K.J., Genadry R.R., Bluemke D.A. MR imaging of the female urethra and supporting ligaments in assessment of urinary incontinence: spectrum of abnormalities. Radiographics. 2006; 26: 1135-49.
8. Nygaard I., Barber M.D., Burgio K.L., Kenton K., Meikle S., Schaffer J. et al. Prevalence of symptomatic pelvic floor disorders in USwomen. JAMA. 2008; 300 (11):1311-1316.
9. Stoker J., Rociu E., Bosch J.L. et al. High-resolution endovaginal MR imaging in stress urinary incontinence. Eur. Radiol. 2003;(13): 2031-7.
10. Tunn R., Goldammer K., Neymeyer J., Gauruder-Burmester A., Hamm B., Beyersdorff D. MRI morphology of the levator ani muscle, endopelvic fascia, and urethra in women with stress urinary incontinence. Eur. J. Obstet. Gynecol. Reprod. Biol. 2006. Jun 1; 126: 239-45.
References:
1. Boyadzhyan L., Raman S.S., Raz S. Role of static and dynamic MR Imaging in surgical pelvic floor dysfunction. Radiographics. 2008; (28): 949-967.
2. De Lancey J.O. The hidden epidemic of pelvic floor dysfunction: achievable goals for improved prevention and treatment. Am. J. Obstet. Gynecol. 2005; 192 (5): 1488-1495.
3. Deval B., Haab F. What’s new in prolapse surgery? Curr. Opin. Urol. 2003; 13: 315-323.
4. El Sayed R., Fielding J., El Mashed S., Morsy M., El Azim M. Preoperative and postoperative magnetic resonance imaging of female pelvic floor dysfunction: correlation with clinical findings. J. Women’s Imaging. 2005; 7: 163-80.
5. El Sayed R.F., El Mashed S., Farag A., Morsy M.M., Abdel Azim M.S. Pelvic floor dysfunction: assessment with combined analysis of static and dynamic MR imaging findings. Radiology. 2008; 248: 518-30.
6. Lakeman M.E., Zijta F.M., Peringa J., Nederveen A.J., Stoker J., Roovers J.P.W.R. Dynamic magnetic resonance imaging to quantify pelvic organ prolapse: reliability of assessment and correlation with clinical findings and pelvic floor symptoms. Int. Urogynecol. J. 2012; 23 (11):1547-1554.
7. Macura K.J., Genadry R.R., Bluemke D.A. MR imaging of the female urethra and supporting ligaments in assessment of urinary incontinence: spectrum of abnormalities. Radiographics. 2006; 26: 1135-49.
8. Nygaard I., Barber M.D., Burgio K.L., Kenton K., Meikle S., Schaffer J. et al. Prevalence of symptomatic pelvic floor disorders in US women. JAMA. 2008; 300 (11):1311-1316.
9. Stoker J., Rociu E., Bosch J.L. et al. High-resolution endovaginal MR imaging in stress urinary incontinence. Eur. Radiol. 2003;(13): 2031-7.
10. Tunn R., Goldammer K., Neymeyer J., Gauruder-Burmester A., Hamm B., Beyersdorff D. MRI morphology of the levator ani muscle, endopelvic fascia, and urethra in women with stress urinary incontinence. Eur. J. Obstet. Gynecol. Reprod. Biol. 2006. Jun 1; 126: 239-45.
Magnetic resonance imaging (MRI) for pelvic organ prolapse
Barinova M.N., Solopova A.E., Tupikina N.V., Kasyan G.R., Pushkar D.Ju., Ternovoj S.K.
The State Education Institution of Higher Professional Training The First Sechenov Moscow State Medical University under Ministry of Health of the Russian Federation
Moscow State University of Medicine and Dentistry
Abstract: the purpose of our study was to improve the quality of pelvic organ prolapse (POP) diagnostic using static and dynamic MRI. We compared 60 MRI in woman with POP and 20 controls according to the grade of prolapses and pelvic floor relaxation, asymmetry of pubococcygeal and puborectalis muscle. According to the prevalent component of the prolapsus, the patients divided: сystocele – 21 (35%), сystourethrocele – 9 (15%), urethrocele – 3 (5%), vaginal prolapse – 6 (10%), uterine prolapse – 6 (10%), enterocele – 3 (5%), rectocele – 12 (20%). Measurements of the supporting structures were significant (p<.05) in the identification of pelvic floor laxity. The combined static and dynamic MRI can provide useful information according certain structural abnormalities with specific disfunction, and could be necessary for surgeons as a complement method in planning operation technique.
Key words: pelvic organ prolapse, pelvic floor relaxation, magnetic resonance imaging, dynamic MRI. |
|